Akut légúti fertőzés kezelése felnőtteknél: egy multicentrikus, randomizált, kettős vak, placebo-kontrollos klinikai vizsgálat eredményei. Randomizálás a klinikai vizsgálatokban Randomizált, kontrollált kettős-vak vizsgálatok
A daganatellenes gyógyszerek különböznek egymástól, mindegyiket meghatározott célokra végzik, és a gyógyszer tanulmányozásához szükséges paraméterek szerint választják ki. Jelenleg a következő típusokat különböztetjük meg: klinikai vizsgálatok:
Nyílt és vak klinikai vizsgálat
A klinikai vizsgálat lehet nyílt és vak. Nyitott tanulmány- ekkor tudja az orvos és a páciense is, hogy melyik gyógyszert vizsgálják. Vaktanulás osztva egy-, kettős-vak és teljesen vakra.
- Egyetlen vak tanulmány- ilyenkor az egyik fél nem tudja, melyik gyógyszert vizsgálják.
- Kettős vak tanulmányÉs teljesen vak tanulmány amikor két vagy több fél nem rendelkezik információval a vizsgált gyógyszerrel kapcsolatban.
Kísérleti klinikai vizsgálat a vizsgálat további szakaszainak megtervezéséhez fontos előzetes adatok megszerzése érdekében történik. Egyszerű nyelvezetben „látásnak” nevezhetnénk. Pilotanulmány segítségével meghatározzák a nagyobb számú alanyon történő vizsgálat lefolytatásának lehetőségét, valamint kiszámítják a jövőbeni vizsgálat szükséges kapacitását és anyagi költségeit.
Ellenőrzött klinikai vizsgálat egy összehasonlító vizsgálat, amelyben egy új (vizsgálati) gyógyszert, amelynek hatékonyságát és biztonságosságát még nem vizsgálták teljes körűen, összehasonlítják egy standard kezelési módszerrel, vagyis egy már tanulmányozott és piacra került gyógyszerrel.
Az első csoportba tartozó betegek a vizsgált gyógyszerrel, a második csoportba tartozó betegek standard terápiát kapnak (ezt a csoportot ún. ellenőrzés, innen ered a kutatás típusának elnevezése). Az összehasonlító gyógyszer lehet standard terápia vagy placebo.
Kontrollálatlan klinikai vizsgálat egy olyan vizsgálat, amelyben nincs olyan csoport, amely összehasonlító gyógyszert szed. Jellemzően az ilyen típusú klinikai kutatásokat olyan gyógyszerek esetében végzik, amelyek hatékonysága és biztonsága már bizonyított.
Randomizált klinikai vizsgálat egy olyan vizsgálat, amelyben a betegeket véletlenszerűen több csoportba osztják (kezelés vagy gyógyszeres séma szerint), és egyenlő esélyük van a vizsgálati gyógyszer vagy egy kontroll gyógyszer (összehasonlító vagy placebo) beadására. BAN BEN nem randomizált vizsgálat Nincs randomizációs eljárás, ezért a betegeket nem osztják külön csoportokba.
Párhuzamos és keresztezett klinikai vizsgálatok
Párhuzamos klinikai vizsgálatok olyan vizsgálatok, amelyekben a különböző csoportokba tartozó alanyok vagy csak a vizsgált gyógyszert, vagy csak egy összehasonlító gyógyszert kapnak. Egy párhuzamos vizsgálat több alanycsoportot hasonlít össze, amelyek közül az egyik a vizsgált gyógyszert kapja, a másik csoport pedig egy kontroll. Néhány párhuzamos tanulmány összehasonlítja különböző fajták kontrollcsoport nélkül.
Crossover klinikai vizsgálatok olyan vizsgálatok, amelyekben minden beteg mindkét összehasonlított gyógyszert kapja, véletlenszerű sorrendben.
Prospektív és retrospektív klinikai vizsgálat
Prospektív klinikai vizsgálat- ez egy betegcsoport hosszú távú megfigyelése, egészen az eredmény kezdetéig (klinikailag jelentős esemény, amely a kutató érdeklődésének tárgya - remisszió, kezelésre adott válasz, relapszus, halál). Az ilyen kutatások a legmegbízhatóbbak, ezért a leggyakrabban végeznek, és egyszerre különböző országokban, vagyis nemzetköziek.
A prospektív tanulmányokkal ellentétben retrospektív klinikai vizsgálatÉppen ellenkezőleg, a korábban lefolytatott klinikai vizsgálatok eredményeit tanulmányozzák, pl. az eredmények a vizsgálat megkezdése előtt jelentkeznek.
Egyközpontú és többközpontú klinikai vizsgálat
Ha egy klinikai vizsgálatra egyetlen kutatóközpontban kerül sor, akkor az ún egyközpontú, és ha többen alapul, akkor multicentrikus. Ha a vizsgálatot több országban végzik (általában a központok különböző országokban találhatók), akkor az ún nemzetközi.
Kohorsz klinikai vizsgálat egy olyan vizsgálat, amelyben a résztvevők egy kiválasztott csoportját (kohorszát) figyelik meg egy ideig. Ezen idő végén a vizsgálat eredményeit összehasonlítják a kohorsz különböző alcsoportjaiban lévő alanyok között. Ezen eredmények alapján levonjuk a következtetést.
Egy prospektív kohorsz klinikai vizsgálatban az alanyokat a jelen időben csoportosítják, és a jövőben követik. A retrospektív kohorsz klinikai vizsgálat során az alanyok csoportjait archív adatok alapján választják ki, és eredményeiket nyomon követik a mai napig.

Milyen típusú klinikai vizsgálat lesz a legmegbízhatóbb?
BAN BEN Utóbbi időben, a gyógyszeripari cégeknek klinikai vizsgálatokat kell végezniük, amelyek előállítják a legmegbízhatóbb adatok. Leggyakrabban megfelel ezeknek a követelményeknek prospektív, kettős vak, randomizált, többközpontú, placebo-kontrollos vizsgálat. Ez azt jelenti:
- Leendő– a megfigyelést hosszú ideig végzik;
- Véletlenszerűsített– a betegek véletlenszerűen kerültek csoportokba (ez általában egy speciális számítógépes programmal történik, így végül a csoportok közötti különbségek jelentéktelenné, azaz statisztikailag megbízhatatlanná válnak);
- Dupla vak- sem az orvos, sem a beteg nem tudja, hogy a randomizáció során melyik csoportba került, ezért egy ilyen vizsgálat a lehető legobjektívebb;
- Multicenter– egyszerre több intézményben is előadták. Egyes daganattípusok rendkívül ritkák (például ALK-mutációk jelenléte nem-kissejtes tüdőrákban), ezért nehéz megtalálni a szükséges számú, a befogadási kritériumoknak megfelelő beteget egyetlen centrumban, egyetlen centrumban. Ezért az ilyen klinikai vizsgálatokat egyszerre több kutatóközpontban, és általában több országban egyidejűleg végzik, és nemzetközinek nevezik;
- Placebo-kontrollált– a résztvevőket két csoportra osztják, egyesek a vizsgálati gyógyszert, mások placebót kapnak;
Randomizált, kontrollált klinikai vizsgálatok (RCT), kórházakban, ritkábban más egészségügyi intézményekben végzik el, hogy felmérjék a kezelés, a diagnózis és a betegségek eszközeinek, módszereinek és sémáinak potenciális hatékonyságát.
Bármely betegség kezelésére javasolt gyógyszer potenciális hatékonyságának értékelésekor a populációt a betegség azonos klinikai lefolyású, viszonylag azonos nemű és életkorú, valamint a betegség kimenetelét befolyásoló egyéb jellemzőkkel rendelkező betegek alkotják.
A minta kialakítása bizonyos megszorítások figyelembevételével történik, miközben a betegek a populációt képviselik nem szerepel a mintában elsősorban a következő okok miatt:
az olyan tényezők kiválasztási kritériumainak elmulasztása, amelyek befolyásolhatják a kísérleti kezelés várható hatását;
a kísérletben való részvétel megtagadása;
annak várható lehetősége, hogy az egyének nem tartják be a kísérleti feltételeket (például a felírt gyógyszer rendszertelen bevitele, a keringési szabályok megsértése stb.);
ellenjavallatok a kísérleti kezelésre.
Az ilyen szelekció eredményeként a kialakított minta kicsi lehet, ami befolyásolja a kísérleti és kontrollcsoportban az eredmények gyakoriságában mutatkozó különbségek megbízhatóságának értékelésének eredményeit. Ezenkívül a generált minta éles lehet kiszorított és még a megbízható adatoknak is jelentős korlátai lesznek, ha az eredményeket a teljes betegpopulációra általánosítjuk.
Randomizálás az RCT-ben biztosítania kell a csoportok összehasonlíthatóságát különféle jelekés ami a legfontosabb, a betegség kimenetelét befolyásoló jelek szerint . Ez azonban csak kellően nagy mintákkal érhető el, amelyeket nem mindig lehet kialakítani. Kis számú betegnél a csoportok összehasonlíthatósága általában sérül, mert egyes emberek különböző okokból kiesnek a kísérletből, ami megakadályozhatja a megbízható következtetések levonását.
Rizs. 7. Randomizált, kontrollált vizsgálat szívinfarktusos betegek korai kórházi elbocsátásának eredményeinek értékelésére Forrás. Epidemiológiai alapismeretek. R Beaglehole et al. WHO, Genf, 1994.
A bemutatott adatok (7. ábra) azt mutatják, hogy különböző okokból hogyan csökkent a kísérletben részt vevő betegek száma meredeken. Ennek eredményeként a statisztikai feldolgozás eredményei megbízhatatlannak bizonyultak, és e tanulmány adatai alapján csak feltételesen feltételezhető, hogy a szívinfarktuson átesett személyek korai (3 nap utáni) elbocsátása biztonságos.
A megbízhatóság csökkentésével Az RCT-ben használt randomizációs módszerek leggyakrabban a következő sorrendben vannak elosztva:
központosított randomizálás telefonon egy független statisztikus vagy egy gyógyszergyár képviselője által.
a kódolt (számozott) azonos tárolóedények gyógyszergyártó cég által szállított módja, miközben a tartályok kódja és tartalma nem ismert sem a betegek, sem a vizsgálatban részt vevő orvosok számára;
központosított számítógépes módszer - egy számítógépes program véletlenszerű sorozatot generál a betegek csoportokra való felosztásáról, hasonlóan a véletlenszámok táblázatában szereplő sorrendhez, ebben az esetben a betegek összehasonlító csoportokra való felosztását csak a randomizációs folyamatban részt vevő szakember végzi.
átlátszatlan, lezárt és számozott borítékok módszere. A szükséges beavatkozásra vonatkozó utasításokat a véletlenszámokat tartalmazó táblázat szerint sorszámozott borítékokba helyezzük. Rendkívül fontos, hogy a borítékokat csak azután bontsák ki, hogy a kutató a felvételi osztályon felírta rájuk a beteg nevét és egyéb szükséges adatait;
A módszertől függetlenül a véletlenszerűsítés lehet egyszerű és rétegzett (vannak más, ritkábban alkalmazott randomizációs típusok is). Egyszerű randomizálás esetén további tényezőket nem vesznek figyelembe, és minden betegnek 50/50 az esélye, hogy valamelyik csoportba kerüljön. A rétegzett randomizációt (alcsoportok - rétegek kiválasztása) olyan esetekben alkalmazzák, amikor az alanyok között lehetetlen azonos prognózisú csoportokat létrehozni a kísérlet kimenetelére vonatkozóan. Például, ha a vizsgálat eredményét befolyásolhatja valamelyik meghatározott paraméter (életkor, vérnyomásszint, korábbi szívinfarktus stb.), a betegeket először alcsoportokra osztják. Ezután minden egyes alcsoportban véletlenszerű besorolást végeznek. Egyes szakértők szerint a rétegzett randomizáció nem elég helyes.
Annak ellenére, hogy a randomizációs módszerrel kapcsolatos információk rendkívül fontosak az olvasó számára a vizsgálati eredmények megbízhatóságának értékelése szempontjából, a különböző szerzők szinte azonos értékelést adnak az erre a paraméterre vonatkozó tanulmányokról. Megállapítást nyert, hogy a 80-as és 90-es években a szaklapokban megjelent RCT-jelentések mindössze 25-35%-a, és az általános orvosi folyóiratokban megjelent jelentések 40-50%-a számolt be a helyes módszer alkalmazásáról a véletlenszerű sorozatok generálására. a résztvevők bevonása csoportokba . Szinte mindegyik esetben számítógépes generátort vagy véletlenszámtáblázatot használtak. Egy bőrgyógyászati folyóiratban 22 éves időszak alatt megjelent cikkek áttekintése során azt találták, hogy a 68 RCT-jelentés közül csak 1-ben számoltak be a megfelelő véletlenszerű szekvenciagenerálási módszerről.
A kezelések RCT-jének megszervezésének legfontosabb eleme a vakítás (maszkolás) alkalmazása. Amint azt az előző részben említettük, a kettős, sőt a hármas vak vizsgálatokat részesítik előnyben, mivel a vizsgálatban részt vevő betegek vagy egészségügyi személyzet akaratlanul vagy szándékosan torzíthatja az adatokat, és ezáltal befolyásolhatja a vizsgálat eredményét.
A betegek elfedése azért fontos, mert az alkalmazott beavatkozás kimenetele nagymértékben függ a páciens pszichés állapotától. Az információk nyíltsága miatt a kísérleti csoportba tartozó betegek vagy alaptalan reményeket fűzhetnek a kedvező kezelési eredményhez, vagy éppen ellenkezőleg, attól tartanak, hogy beleegyeztek, hogy „tengerimalacok” legyenek. A kontrollcsoportba tartozó betegek is eltérően viselkedhetnek, például nélkülözve érzik magukat, különösen akkor, ha úgy érzik, hogy a kezelési folyamat sikeresebb a kísérleti csoportban. A betegek eltérő pszichés állapota a javulás jeleinek célzott keresését, vagy éppen ellenkezőleg, egészségi állapotuk romlását eredményezheti, ami óhatatlanul befolyásolja saját állapotértékelésüket, amelynek változásai gyakran csak képzeletbeliek. Az orvos-kutató maszkolása szükséges, mert nyilvánvalóan meg lehet győződve a vizsgált szer előnyeiről, és szubjektíven értelmezheti az alanyok egészségi állapotában bekövetkezett változásokat.
A kettős maszk szükségessége objektíven megerősíti a „placebo-hatást”. placebo – dózisforma, megjelenésében, színében, ízében és illatában nem különböztethető meg a vizsgált gyógyszertől, de nincs specifikus hatás, vagy egyéb közömbös beavatkozás, amelyet az orvosi kutatásokban alkalmaznak a kezelés szimulálására a placebo-elfogultság kiküszöbölése érdekében. A placebo-hatás a beteg állapotában bekövetkezett változás (melyet maga a beteg vagy a kezelőorvos jegyzett meg), amely csak a kezelés tényéhez kapcsolódik, nem pedig a gyógyszer biológiai hatásához.
Számos tanulmány kimutatta, hogy egyes betegek (betegségtől függően legfeljebb 1/3-a), akik placebót szednek egy gyógyszerhez, ugyanúgy vagy majdnem ugyanúgy reagálnak rá, mint a kísérleti csoportba tartozó betegek. A placebo-hatás tanulmányozása lehetővé teszi számunkra, hogy kiemeljük különleges egy új kezelés összetevői. Ráadásul, ha a betegek nem tudják, melyik csoportba tartoznak, pontosabban betartják a kísérlet szabályait.
Ahogy az előző részben említettük, a következtetések megbízhatóságának növelése érdekében bemutatjuk harmadik vakítás a statisztikai adatfeldolgozás szakaszában, független személyekre bízva ezeket a tevékenységeket.
Vak klinikai vizsgálatokat nem alkalmaznak a sebészeti beavatkozások, fizikoterápiás módszerek, diéták, számos diagnosztikai eljárás stb. lehetséges hatékonyságának felmérésekor, i.e. olyan esetekben, amikor lehetetlen elfedni a hatást, vagy nem praktikus sem a betegek, sem az orvosok számára. Ilyen esetekben randomizált vizsgálatokat hívnak nyisd ki.
A megállapított megfigyelési idő letelte után a betegség azonosított kimeneteleinek (hatásainak) statisztikai feldolgozása történik a kísérleti és kontrollcsoportokban. A szisztematikus hibák elkerülése érdekében a betegek kísérleti és kontrollcsoportjában a betegség kimenetelének kritériumainak specifikusnak és azonosnak kell lenniük. A következtetések megbízhatóságának növelése érdekében a vizsgálatot gyakran nem egyidejűleg, hanem egy bizonyos időszakon keresztül végzik, beleértve az újonnan felvett betegeket is.
A kapott adatok statisztikai feldolgozásához ugyanazt a két-két táblázatot használjuk.

11. táblázat. A kísérleti vizsgálatok eredményeinek értékelésére szolgáló, két-két táblázat elrendezése.
A klinikai és terepi vizsgálatok során a kísérleti beavatkozások hatékonyságát értékelő mutatók többsége, bár eltérő nevük van (ahogyan a történelemben is előfordul), mind számítási módszerében, mind jelentésében megfelelnek a kohorsz vizsgálatokban számított értékeknek.
A hatékonyság számszerűsítésére különféle statisztikai mutatókat használnak, de ezek elnevezésében nincs szigorú egységesítés.
1.
Relatív hatékonysági mutató (
teljesítménymutató
):

Ez az érték megfelel a kohorsz vizsgálatokban számított relatív kockázatnak . A teljesítménymutató határozza meg hányszor , a pozitív kimenetelek gyakorisága a kísérleti csoportban magasabb, mint a kontrollcsoportban, azaz. hányszor új kezelési, diagnosztikai módszer, jobb, mint a szokásos.
Az értékelési kritériumok a teljesítménymutató értelmezésére szolgálnak relatív kockázat (lásd a kohorsz vizsgálati adatok statisztikai feldolgozása). Ebben az esetben ennek megfelelően megváltozik a készítmények jelentése, hiszen nem a betegség rizikófaktorát, hanem az alkalmazott kísérleti beavatkozás hatékonyságát értékelik.
2. Attributív (kiegészítő) hatás , megfelel a kohorsz vizsgálatokban meghatározott tulajdonítható (további) kockázatnak.

Az attribúciós hatás nagysága azt mutatja meddíg a kísérleti beavatkozás hatása nagyobb, mint a kontrollcsoportban végzett beavatkozás hatása;
3 . Impact Effect share (hatékonysági részesedés) megfelel a kohorsz vizsgálatok adatainak elemzésekor számított etiológiai aránynak.

Ez az érték a kísérleti hatásnak tulajdonított pozitív eredmények arányát mutatja a kísérleti csoport pozitív hatásainak összegében.
4. kiegészítő mennyiség, amelyet - a kezeléshez szükséges betegek száma (NNT) egy-egy kedvezőtlen kimenetel megelőzése érdekében.

Minél magasabb ez a mutató, annál alacsonyabb a vizsgált hatás potenciális hatékonysága.
Csakúgy, mint a kohorsz vizsgálatok adatainak feldolgozásakor, a kísérletekben kapott adatok megbízhatóságát a khi-négyzet teszttel vagy más módszerekkel értékelik.
Összegzésképpen megjegyezzük, hogy minden előny ellenére a randomizált klinikai vizsgálatok tele vannak szisztematikus hibák lehetőségével, különösen a mintavétellel kapcsolatos hibákkal. Következésképpen egy vizsgálat eredményei, még ha tervezésükben is kifogástalanok, nem tekinthetők feltétlen ajánlásnak egy új gyógyszer klinikai gyakorlatban történő alkalmazására. Éppen ezért jelenleg csak az eredmények tekinthetők megbízhatónak multicentrikus tanulmányok ugyanazon beavatkozás (kezelés) hatékonysága több klinikán, miközben kívánatos, hogy a vizsgálatok különböző országok klinikáin történjenek.
MILYEN TÍPUSÚ VÉLETLENSZERŰ KLINIKAI VIZSGÁLATOK VANNAK? A VÉLETLENSZERŰ KLINIKAI VIZSGÁLATOK ELŐNYEI ÉS HÁTRÁNYAI
A randomizált vizsgálatok lehetnek nyitottak vagy vakok (maszkosak). A randomizált vizsgálat akkor tekinthető nyitottnak, ha mind a páciens, mind az orvos közvetlenül a randomizálást követően tudja, hogy milyen típusú kezelést fognak alkalmazni a betegnél. A gyakorlati órákon a tanulók könnyen és gyorsan emlékeznek egy „vak” tanulmány kialakítására. A vakvizsgálat során a pácienst nem tájékoztatják az alkalmazott kezelés típusáról, és ezt a pontot az átvételkor előre megbeszélik a pácienssel. tájékozott beleegyezés kutatásra. Az orvos tudni fogja, hogy a véletlen besorolási eljárást követően a beteg milyen kezelési lehetőséget kap. A kettős vak vizsgálat során sem az orvos, sem a páciens nem tudja, hogy egy adott betegnél melyik beavatkozást alkalmazzák. A hármas vak vizsgálat során a vizsgálati eredményeket feldolgozó páciens, orvos és kutató (statisztikus) nincs tisztában a beavatkozás típusával. Jelenleg a világgyakorlatban az „arany standard” a randomizált, kontrollált (prospektív) vizsgálatok kettős vagy tripla „vak” kontrollal.
A vizsgálatok lehetnek egyközpontúak vagy többközpontúak. A multicentrikus RCT lebonyolítása során több intézmény is részt vesz a vizsgálatokban, ami rövid időn belül biztosítja egy nagy, minden prognosztikai kritériumra homogén minta kialakítását.
A randomizált kontrollált vizsgálatok előnyei és hátrányai
Előnyök:
- · A kutatási eredmények nem függenek a kutatók véleményétől, a szisztematikus hibának nincs nagy hatása. biztosítja, hogy ne legyenek különbségek a csoportok között.
- · A magatartás legmeggyőzőbb módja
- Az ismert és ismeretlen zavaró tényezők ellenőrzése
- Későbbi metaanalízis lehetősége
Hibák:
- · Magas ár.
- · A módszertan összetett, a betegek kiválasztása nehézkes (általában a vizsgálatokba, bármekkora is, a teljes populációból csak a betegek 4-8%-a szerepelhet egy adott betegségben), ami a betegállomány csökkenéséhez vezet. az eredmények általánosíthatósága a sokaságra, i.e. A vizsgálatban bizonyított eredményeket csak a randomizált vizsgálatokban szereplőkkel azonos betegekre lehet kiterjeszteni.
- · Etikai kérdések.
A hatodik évben az egyik tanszéken a tanárnő feltette a csoportunknak a következő kérdést: „ Milyen alapon ajánlanak gyógyszereket egy adott betegség kezelésére?" Néhány diák azt javasolta, hogy a gyógyszereket hatásmechanizmusuk, a betegség jellemzői stb. alapján választják ki. Ezek nem teljesen pontos válaszok. Manapság a gyógyszereket elsősorban azok alapján választják ki hatékonyság. És ezzel teszik szigorú tudományos módszerek. Ma megtanulod:
- Melyik tanulmány olcsóbb - hosszirányú vagy keresztmetszeti,
- hogy nem csak a gyerekek szeretik a cumit,
- miért tartják a vakkezelést a legértékesebbnek.
A modern kezelések pozíciókon alapulnak bizonyítékokon alapuló orvoslás (bizonyítékokon alapuló orvoslás). « Bizonyítékokon alapuló orvoslás", más néven " klinikai epidemiológia" A bizonyítékokon alapuló orvoslás lehetővé teszi a betegség lefolyásának előrejelzését egy adott betegnél számos hasonló eset lefolyása alapján, amelyeket a matematikai statisztika szigorú tudományos módszereivel vizsgáltak.
A gyógyszer hatékonyságára vagy hatástalanságára vonatkozó következtetések levonásához tanulmányokat végeznek. Előtt gyógyszerkészítmény valódi betegek tesztelik majd, élő szöveteken, állatokon és egészséges önkénteseken kísérletek egész során esnek át. Ezekről a szakaszokról részletesebben a „Hogyan készülnek a gyógyszerek” című anyagban. A végén a gyógyszer hatékonyságát és biztonságosságát beteg emberek csoportján tesztelik, ezt a kísérletet ún klinikai.
A klinikai vizsgálat előkészítésekor a tudósok meghatározzák az alanyok populációját, a kiválasztási és kizárási kritériumokat, a vizsgált jelenség elemzési módszereit és még sok mást. Mindezt együtt úgy hívják Dizájnt tanulni.
A klinikai vizsgálatok típusai
Létezik 3 típusú klinikai vizsgálat, amelyeknek megvannak a maga előnyei és hátrányai:
- keresztmetszeti (egylépcsős) vizsgálatok,
- longitudinális (prospektív, longitudinális, kohorsz) vizsgálatok,
- retrospektív vizsgálatok („eset-kontroll”).
Most további részletek az egyes típusokról.
1) Keresztmetszeti (egylépcsős) vizsgálat.
Ez betegcsoport egyszeri vizsgálata. A vizsgálati csoportban például statisztikákat kaphat a betegség előfordulási gyakoriságáról és jelenlegi lefolyásáról. Egy adott időpontban készült fényképre emlékeztet. A keresztmetszeti vizsgálatok olcsók, de nem adnak betekintést a betegségek dinamikájába.
Példa: bolti orvos megelőző vizsgálata egy vállalkozásnál.
2) Longitudinális (prospektív, longitudinális, kohorsz) vizsgálat.
Terminológia: lat. longitudinalis- hosszanti.
Egy longitudinális vizsgálat az betegek egy csoportjának megfigyelése hosszú időn keresztül. Manapság az ilyen vizsgálatok a legmegbízhatóbbak (bizonyítékokon alapulóak), ezért ezeket a leggyakrabban végzik. Ezek azonban drágák, és leggyakrabban több országban is előadják egyszerre (azaz nemzetköziek).
Miért nevezik a longitudinális vizsgálatokat kohorszvizsgálatoknak? Kohorsz -
- A légió taktikai egysége az ókori Rómában (Kr. e. 2. századtól). A légióba 10 kohorsz tartozott, korosztályonként 360-600 fő.
- Átvitt értelemben egy szorosan összetartozó embercsoport.
- A klinikai epidemiológiában kohorsz- személyek csoportja, amelyet kezdetben egyesítettek egyesek közös tulajdonság(például: egészséges egyének vagy a betegség egy bizonyos szakaszában lévő betegek) és egy bizonyos ideig megfigyelhetők.
Egykarú vizsgálati tervrajz.
A prospektív tanulmányok közé tartozik az egyszerű és a kettős vak, a nyitott stb., erről alább.
3) Retrospektív vizsgálatok („eset-kontroll”).
Ezeket a vizsgálatokat akkor végezzük, ha a múltból származó kockázati tényezőket össze kell kapcsolni a beteg jelenlegi állapotával. A legegyszerűbb példa: egy beteg szívinfarktuson esett át, a helyi orvos belelapoz a kártyájába, és azt gondolja: „ Valójában a több éve tartó magas koleszterinszintnek nincs jó vége. Gyakrabban kell sztatinokat felírni a betegeknek».
A retrospektív vizsgálatok olcsók, de kevés bizonyítékkal rendelkeznek, mert a múltból származó információk nem megbízhatóak (például az ambuláns kártya kitölthető visszamenőleg vagy a beteg vizsgálata nélkül).
Kettős vak, randomizált, többközpontú, placebo-kontrollos vizsgálat
Mint fentebb említettem, a legmeghatározóbb vannak prospektív (longitudinális) vizsgálatok, ezért tartanak leggyakrabban. Az eddigi prospektív tanulmányok közül a legmegbízhatóbb az kettős vak, randomizált, többközpontú, placebo-kontrollos vizsgálat. A név túl tudományosnak tűnik, de nincs benne semmi bonyolult. szóról szóra elmagyarázom a kifejezést.
Mi történt randomizált vizsgálat? A szó angolból származik. randomizálni- véletlenszerű sorrendbe rendezni; keverd össze. Mivel a vizsgált gyógyszer hatékonyságát össze kell hasonlítani valamivel, minden vizsgálat ezt tette kísérleti csoport(ellenőrzi a szükséges gyógyszert) és ellenőrző csoport, vagy összehasonlító csoport(a kontrollcsoportba tartozó betegek nem kapják meg a vizsgált gyógyszert). Előre tekintve azt mondom, hogy egy kontrollcsoporttal végzett vizsgálatot ún ellenőrzött.
A randomizáció ebben az esetben a betegek VÉLETLENSZERŰ eloszlása csoportokba. Rendkívül fontos, hogy a kutatók saját önző céljaikból ne gyűjtsenek egy kísérleti csoportba az enyhébb betegeket, a kontrollcsoportba pedig a súlyosabb betegeket. Különleges randomizációs módszerek vannak annak biztosítására, hogy a csoportok közötti különbségek ne legyenek statisztikailag szignifikánsak. A koncepcióról" megbízhatóság„A bizonyítékokon alapuló orvoslásról is mesélek még.
Mi történt vak és kettős vak tanulmány? Nál nél egyetlen vak A vizsgálat során a páciens nem tudja, hogy a randomizálás során melyik csoportba sorolták és milyen gyógyszert kap, de az egészségügyi dolgozó tudja ezt, és önkéntelenül vagy véletlenül kiadhatja a titkot. Nál nél kettős vak A vizsgálat során sem az orvos, sem a páciens nincs tisztában azzal, hogy egy adott beteg pontosan mit is kap, ezért egy ilyen vizsgálat tárgyilagosabb.
Jegyzet. Ha valamilyen oknál fogva nem lehetséges a placebó alkalmazása (például az orvos vagy a beteg könnyen felismeri a gyógyszert a hatásáról, pl.: MgSO4 intravénás beadás belülről rövid ideig tartó intenzív hőérzetet ad), végezze el nyitott tanulmány(az orvos és a beteg is tudja, hogy melyik gyógyszert írják fel). A nyílt elnevezésű kutatás azonban sokkal kevésbé megbízható.
Érdekes, hogy a kórházban lévő betegek teljes számából placebo(hamis gyógyszer; a placebo egy gyógyszert utánoz, de hatóanyag nem tartalmaz) segít 25-35% , mentális betegségek esetén - akár 40%. Ha a beteg placebo-bevitelének kifejezett pozitív hatás, az ilyen betegek kizárhatók a vizsgálatból.
Placebo helyett olyan gyógyszer is használható, amelyet össze akarnak hasonlítani a vizsgált gyógyszerrel. A vizsgált gyógyszert viszont két lehetőség közül lehet bevenni:
- párhuzamos csoportokban: azaz az egyik csoport a vizsgált gyógyszert, a második (kontroll) csoport placebót vagy összehasonlító gyógyszert szed.
A párhuzamos csoportos vizsgálati modell diagramja.
- keresztmetszeti vizsgálatban: Minden páciens meghatározott sorrendben kapja meg a teszt- és kontroll gyógyszereket. Ezeknek a gyógyszereknek a szedése között szabad időszaknak kell lennie, amelynek célja az előző gyógyszer szedésének következményeinek „kiküszöbölése”. Ezt az időszakot " felszámolás", vagy " mosás».
A „crossover” kutatási modell diagramja.
Mi történt kontrollált vizsgálat? Mint fentebb említettem, ez egy olyan vizsgálat, amelyben 2 betegcsoport van: kísérleti csoport(új gyógyszert kap, ill új módszer kezelés) és ellenőrző csoport(NEM kapja meg). Van azonban egy kis probléma. Ha nem adjuk be a gyógyszert a kontrollcsoportba tartozó betegeknek, akkor azt gondolják, hogy nem kezelik őket, és akkor megsértődnek és depressziósak lesznek. A kezelés eredménye biztosan rosszabb lesz. Így a kutatók a kontrollcsoportnak placebót – próbabábut – adnak.
A kontroll típusai a bizonyítékokon alapuló gyógyászatban:
- Által kinézet a placebo íze pedig a hatóanyag nélküli speciális segédanyagoknak köszönhetően a vizsgált gyógyszerre hasonlít. Ezt a fajta szabályozást ún placebo kontroll (negatív kontroll).
- Ha a placebót szedő beteg valószínűleg jelentős kárt szenved a kezelés hiánya miatt, a placebót helyettesítik a placebóval hatékony gyógyszerösszehasonlítások. Ezt a fajta szabályozást ún aktív (pozitív). Az aktív vezérlést reklámozási célokra is használják ennek bemutatására új gyógyszer meghaladja a meglévők hatékonyságát.
- történelmi ellenőrzés, vagy levéltári statisztikák alapján történő ellenőrzés. Amikor használt hatékony módszerek A betegségre nincs kezelés, és egyszerűen nincs mihez hasonlítani. Ebben az esetben a kezelési eredményeket összehasonlítják az ilyen betegek szokásos túlélési arányával.
Példák: bizonyos típusú rákkezelés, szervátültetési műveletek a transzplantáció fejlődésének korai szakaszában.
- kezdeti állapotvezérlés. A betegeket megvizsgálják, és a kezelési eredményeket összehasonlítják az alapállapottal a kísérleti kezelés előtt.
A teljesség kedvéért megemlítek két ritkább ellenőrzési módot is:
Multicenter az úgynevezett tanulmány, amelyet több „központban” - klinikán végeznek. Egyes betegségek meglehetősen ritkák (például bizonyos típusú rák), és egy adott időpontban egy központban nehéz megtalálni a szükséges számú önkéntes pácienst, akik megfelelnek a vizsgálatba való felvétel kritériumainak. Az ilyen vizsgálatok jellemzően drágák, és több országban is végeznek, nemzetközi lévén. Például számos minszki kórház is részt vett ezeken.
Ellenőrzési időszak
Minden tanulmánynak rendelkeznie kell ellenőrzési (bevezető) időszak, amelynek során a beteg nem kapja meg a vizsgált gyógyszert vagy hasonló hatású gyógyszert, kivéve az életmentő gyógyszereket (például angina pectoris nitroglicerint). A nemzetközi vizsgálatok során ebben az időszakban általában előírják placebo.
Kontroll időszak és randomizálás nélküli vizsgálat(véletlenszerű hozzárendelés csoportokhoz) nem tekinthető kontrolláltnak, így eredménye megkérdőjelezhető.
Minden tanulmánynak egyértelműen meg kell határoznia felvételi és kizárási kritériumok a vizsgálatból származó betegek. Minél jobban átgondolják őket, annál megbízhatóbbak lesznek az eredmények. Például a β-blokkolók, mint anti-ischaemiás gyógyszerek hatékonyságának vizsgálatakor ki kell zárnunk a vizsgálatból azokat a betegeket, akik más hasonló hatású gyógyszereket szednek: nitrátokat és (vagy) trimetazidint.
A kontrollált randomizált vizsgálatok hátrányai
1) A kiválasztott csoport nem reprezentatív jellege, azaz egy adott minta nem képes pontosan tükrözni a teljes sokaság tulajdonságait. Más szóval, ebből a betegcsoportból lehetetlen igaz következtetéseket levonni az összes ilyen patológiában szenvedő betegről.
Ahogy fentebb jeleztem, szigorú kritériumok vonatkoznak a betegek vizsgálatba való bevonására és kizárására. Ez szükséges a fogadáshoz egységességeösszehasonlítható betegcsoportok. Általában nem ezek a legsúlyosabb betegek, mert... súlyos betegeknél a kontrollos vizsgálatok szigorú követelményei nem teljesíthetők: kontroll időszak megléte, placebo adása, terheléses tesztek stb.
Például egy tanulmányban RITA(1993) összehasonlították az eredményeket perkután transzluminális coronaria angioplasztika(szűkült artéria kitágítása miniballon felfújásával a lumenében) -val koszorúér bypass beültetés(bypass létrehozása a véráramlás számára az artéria beszűkült szakaszán). Tekintettel arra, hogy a tanulmány tartalmazta csak a betegek 3%-a A koszorúér-angiográfián átesettek közül eredményei nem általánosíthatók a betegek fennmaradó 97%-ára. A minta nem reprezentatív.
2) Összeférhetetlenség.
Amikor a gyártó cég sok pénzt fektet be gyógyszerének klinikai vizsgálataiba (vagyis ténylegesen fizeti a kutatók munkáját), nehéz elhinni, hogy a szerző nem tesz meg mindent a pozitív eredmény elérése érdekében.
Ezen okok miatt az egyes vizsgálatok eredményei nem tekinthetők abszolút megbízhatónak.
4
1 Állami Költségvetési Szakmai Felsőoktatási Intézmény "Ivanovo Állami Egyetem"
2 Szövetségi Állami Autonóm Szakmai Felsőoktatási Intézmény "Moszkvai Fizikai és Technológiai Intézet (Állami Egyetem)" Dolgoprudny, Moszkvai régió
3 GBOU VPO "Ivanovo State Medical Academy" Az Orosz Föderáció Egészségügyi Minisztériuma
4 Az Orosz Föderáció Egészségügyi Minisztériumának „Ivanovo Állami Orvosi Akadémia” szövetségi állami költségvetési felsőoktatási intézménye
Árajánlatért: Egorova E.Yu., Yurgel I.S., Nazarenko O.A., Filosofova M.S., Alper I.A., Torshin I.Yu., Yudina N.V., Grishina T.R., Gromova O.A. Randomizált, ellenőrzött vizsgálat a Progepar gyógyszer hatékonyságáról krónikus alkoholos hepatitisben szenvedő betegeknél // Mellrák. 2011. 12. sz. 753. o
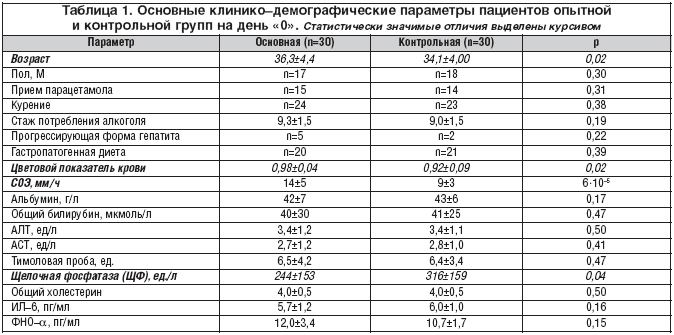
Bevezetés A hepatoprotektorok farmakológiai hatásuk mechanizmusában és spektrumában különböznek. 2008-ban Oroszországban a „Progepar” gyógyszert a hepatoprotektív szerek csoportjában regisztrálták (ATC kód: A05VA). Németországban és Japánban ez a gyógyszer Proheparum S néven ismert. Különbözik a korábban ismert „Prohepar” gyógyszertől speciális szinergikus komponensek jelenlétében (ezt jelenti az „S” betű a gyógyszer nevében).







Irodalom
1. Gromova O.A., Torshin I.Yu., Yurgel I.S. et al. A Progepar kombinált hepatoprotektív gyógyszer hatásmechanizmusa és klinikai hatékonysága. Nehéz beteg, 2009, 12. sz.
2. Bayashi A.O., Akioma H., Tatsaki H. A májhidrolizátum hatása a vérkeringésre krónikus betegségek máj //Artsnaimittel Forschung, - 1972, 22S.578-580.
3. Fujisawa K., Suzuki H., Yamamoto S., Hirayama C., Shikata T., Sanbe R. A Prohepar májhidrolizátum terápiás hatásai krónikus hepatitisben - Kettős vak kontrollált vizsgálat. Asian Med. J. 26(8):497-526
4. Demidov V.I., Nazarenko O.A., Egorova E.Yu. et al. A Progepar hatékonyságának vizsgálata alkohol és paracetamol által okozott kísérleti májkárosodásban: biokémia és szövettan. Pharmateka, 2011, 2. sz.
5. Egorova E.Yu., Filosofova M.S., Torshin I.Yu. et al. Az alkoholos hepatitis tartós és progresszív formáinak összehasonlító dinamikája a Progepar-kezelés során. Russian Medical Journal, Russian Medical Journal, 19. évf., 2011. 2. szám.
6. A fellebbezésről szóló, 2010. április 12-i N 61-FZ szövetségi törvény gyógyszerek» www.government.ru.
7. Ivashkin V.T., Mayevskaya M.V. Alkohol-vírusos májbetegségek. - M.: Litterra, 2007. - 160 p.
8. Gromova O. A., Satarina T. E., Kalacheva A. G., Limanova O. A. Strukturált kérdőív a vitaminhiány értékelésére. 2008. november 17-én kelt 2461. számú racionalizálási javaslat
9. Zhuravlev Yu. I. Válogatott tudományos munkák. - M.: Mester, 1998. - 420 p.
10. Zhuravlev Yu.I. A felismerési vagy osztályozási problémák megoldásának algebrai megközelítéséről//Kibernetika problémái: 33. szám.. - 1978. - p. 5-68.
11. Toguzov R.T., Shachnev E.A., Nazarenko O.A. et al. A folátok és a liponsav tartalma a hepatoprotector progeparban, Farmateka, 2011, 3
12. Rebrov V.G., Gromova O.A. Vitaminok, makro- és mikroelemek. GeotarMed, M., - 2008, 946 p.
13. Torshin I.Yu., Gromova O.A. A D3-vitamin kapcsolatának élettani modellje és onkológiai betegségekés bizonyítékokon alapuló orvostudományi adatok, Nehéz beteg, 2008, 11. sz., 21-26.
14. Isoda K, Kagaya N, Akamatsu S, Hayashi S, Tamesada M, Watanabe A, Kobayashi M, Tagawa Y, Kondoh M, Kawase M, Yagi K. A B12-vitamin májvédő hatása a dimetil-nitrozamin által kiváltott májkárosodásra. Biol Pharm Bull. 2008. február;31(2):309-11.
